放射線治療について
About Radiation Therapy
がん・腫瘍だけをピンポイント照射。
初期段階、再発治療に有効な身体にやさしいがん治療です。
About Radiation Therapy
がん・腫瘍だけをピンポイント照射。
初期段階、再発治療に有効な身体にやさしいがん治療です。
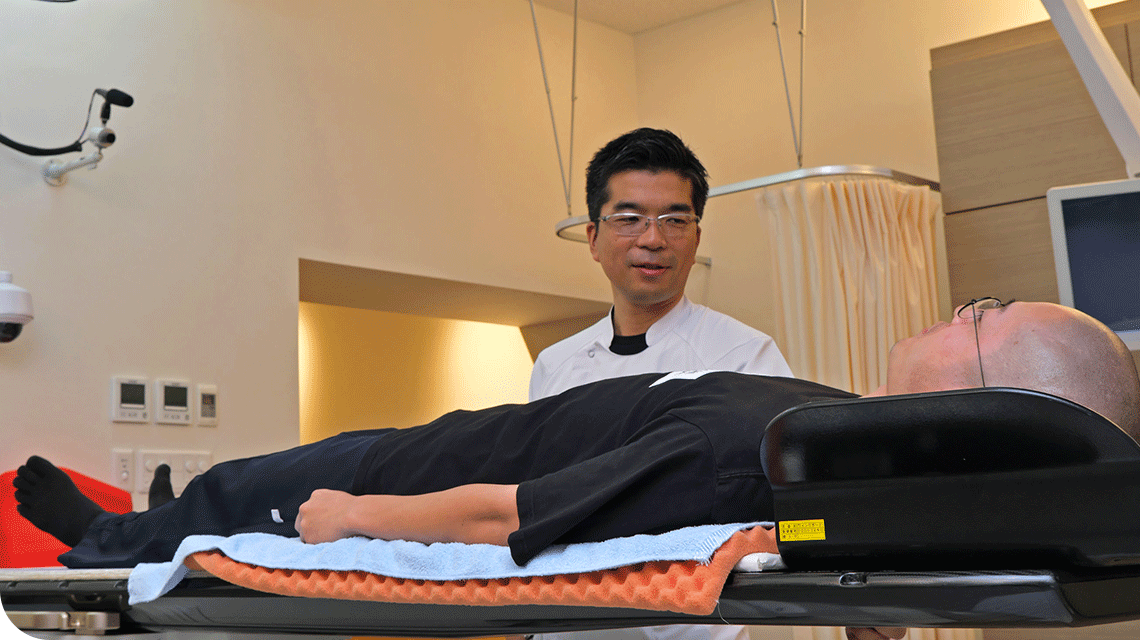
放射線治療とは、放射線の細胞を傷つけて細胞分裂を妨げる性質を利用することにより、治療に必要な領域に放射線を照射してがん細胞を死滅させる治療です。
がん細胞は正常な細胞よりも細胞分裂が盛んなため放射線の影響を受けやすく、その差を臨床的に応用して放射線治療は行われています。
放射線は照射した範囲にのみ影響するため、放射線治療は手術と同様に局所療法に分類されます。
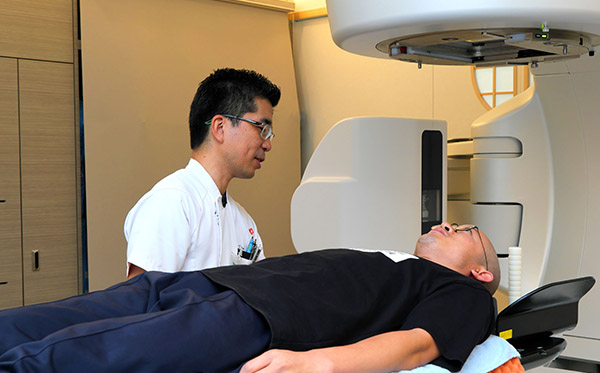
安心して治療を受けていただけるように
放射線治療の最大の特徴として、手術のように体の一部を切除することなく、形や体の機能をできるだけ温存しながら治療ができる点です。
放射線治療は手術の切除範囲を縮小する目的で行われる術前照射や、手術後の再発率を少しでも低く抑えるための術後照射など、化学療法も含め、現代のがん医療においては集学的な治療の一環として行われています。
また、放射線治療はがんの初回治療として用いられるだけではなく、がんの再発や遠隔転移に対してもよく行われます。
残念ながら根治が難しいような症例でも、症状や苦痛の改善を目的とした緩和的な放射線治療が有効となる場合も多くみられます。
安全かつ有効な放射線治療は、できるだけ標的に対して正確に放射線を照射しつつ、可能な限り正常組織への照射線量を低減することが重要となります。
その実現のために一般的にピンポイント照射と言われているガンマナイフやサイバーナイフ等を含めた定位放射線治療や強度変調放射線治療(IMRT)や回転型IMRT(VMAT)などの技術が重要な役割を果たします。
更に放射線照射中も含めた照射前後のより正確かつ詳細な位置情報を治療に反映させる画像誘導放射線治療(IGRT)の技術も融合させることにより、高精度放射線治療が実現されます。
「TrueBeam」は、高精度な放射線治療を実現するの医療機器です。毎回の治療前にはコーンビームCTやX線透視画像により腫瘍や臓器の位置を詳細に確認し、必要に応じて位置を補正します。 高精度なマルチリーフコリメータ(MLC)によって病変の形に合わせた緻密な照射が可能で、VMAT(回転型IMRT)や定位放射線治療(SRT/SBRT)といった高精度な照射法にも対応しています。
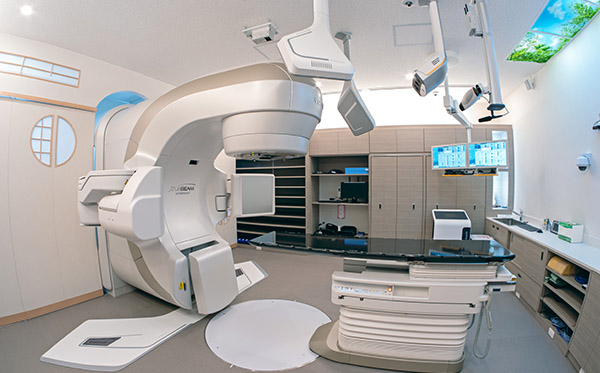
高精度放射線治療装置 TrueBeam
定位照射やVMATとは、病巣部に対して様々な方向より放射線をピンポイントに集中させる治療法であり、従来の放射線治療と比較して高い線量を短期間に照射することができるため、高い治療効果が期待できます。
以前は主に手術ができない症例に対して実施されておりましたが、最近では手術と同等の治療成績が報告されるようになり、手術可能症例に対しても適応は広がってきております。
従来のIMRTは固定した方向から照射を行っていましたが、当院では回転しながらIMRTを行うことができます。
従来のIMRTと比較して、短い治療時間で、正常組織には耐容線量以下にすることができ、より腫瘍形状に一致した照射を行うことが可能となります。
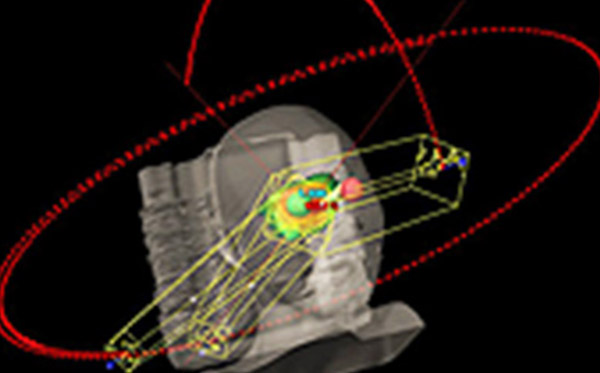
頭蓋骨にピンをさせて頭部を固定しながら照射する方法ではなく、赤外線位置照合システムとロボティックカウチ(ロボット制御による治療台の自動補正機能)を利用して、個々の患者さまの頭部専用マスクを用いることにより、腫瘍部分にサブミリ単位の精度での照射を行い、痛みの伴わない脳定位放射線治療が可能です。

固定に使用されるマスク
肺がんや肝臓がんなどに対して、多方向から放射線を照射することにより、正常組織への負担少なく腫瘍に集中した治療を行います。
体幹部では呼吸による正常組織や腫瘍の動きが問題となりますが、当院では呼吸の動きを考慮して、ピンポイント定位照射やVMATを行うことが可能です。
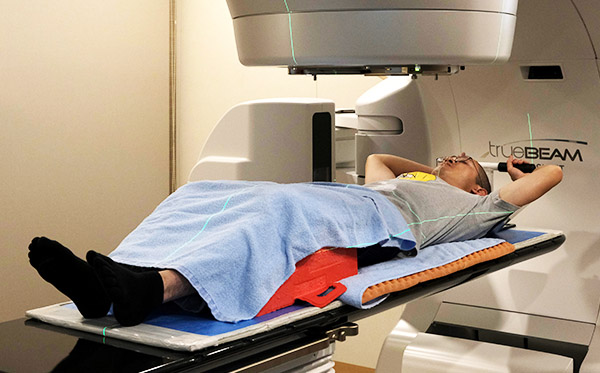
体幹部(肺がん、肝臓がん)定位照射
乳がんの治療は手術治療、放射線治療、ホルモン治療、抗がん剤治療を組み合わせて行います。
腫瘤を外科的に切除することが治療の基本で、手術方式、病理結果により放射線治療の役割が変わります。
放射線治療科外来には手術結果を持参していただき、現在の主治医の治療方針に則って、最新の放射線治療を受けていただきます。
比較的早い時期の乳がんでは、乳房を残す治療が可能で、これを乳房温存治療といい、この場合は放射線治療が必須となります。
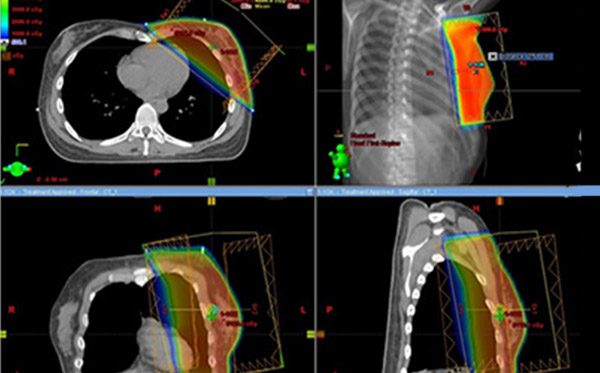
乳がんに対する放射線治療
当院の高精度放射線治療センターは、高精度放射線治療統合システム『TrueBeam』を筆頭に、放射線治療に必要な設備と機器を備えております。
また、放射線治療計画支援ソフトウェアを導入し、これにより過去に放射線治療の既往のある患者さんの再照射や放射線治療中の腫瘍の縮小や体格の変化等に伴う治療計画の変更が、正確に実施可能となります。
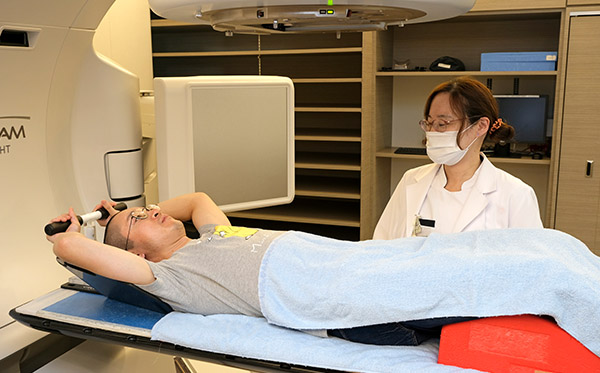
『TrueBeam』での治療
初期治療として完治を目指した治療を行うことはもちろんですが、以前に何らかのがん治療を受けられた方で再発や転移があっても高精度技術を用いることで、放射線治療の適応となることがありますので、決してあきらめないでください。あきらめずに相談に来てください。各診療科と連携し、高精度放射線治療を用いることにより、患者さんの病態や生活背景に合った最善の治療を提案いたします。
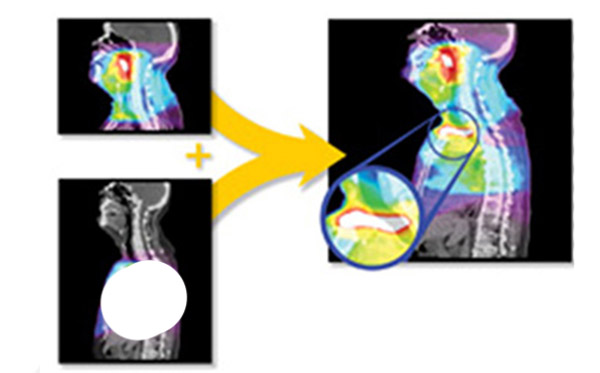
過去の経緯との合算評価
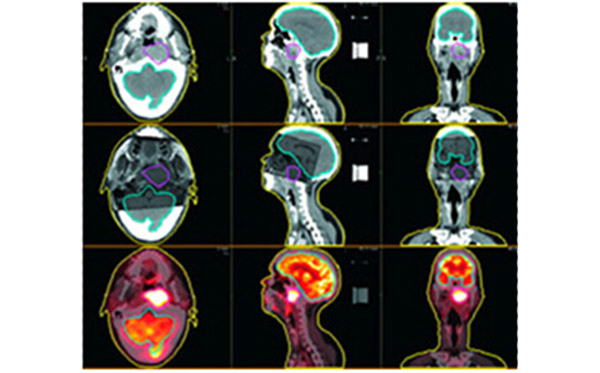
複数検査の重ね合わせ
高精度放射線治療とは定位照射と回転型強度変調放射線治療(VMAT)があります。
定位照射やVMATとは、病巣部に対して様々な方向より放射線をピンポイントに集中させる治療法であり、従来の放射線治療と比較して大線量を短期間に照射することができるため、高い治療効果が期待できます。
以前は主に手術ができない症例に対して実施されておりましたが、最近では手術と同等の治療成績が報告されるようになり、手術可能症例に対しても適応は広がってきております。
肺がん(腫瘍)に対する定位放射線治療の保険適応は
①リンパ節や他臓器に転移がなく、大きさが最大5㎝以下の原発性肺がん
②肺以外に転移のない3個以内の転移性肺がん
となっております。
大きさが3㎝以下と小さく、心臓・大血管・食道・気管などから離れた病巣(末梢性病巣)に対しては、1週間程度でほとんど副作用を認めず治療を終了することができます。
これまでの国内外の報告では、90%程度の局所制御率が期待されます。治療数か月後に放射線による肺の変化が7割程度の患者さんに認められますが、咳や呼吸困難などの症状が出現することは稀です。
また、心臓・大血管・食道・気管などの近くにある病巣(中枢型病巣)については、それらの臓器への影響が強くなるために、定位照射の適応外とされる場合もあります。当科では、そのような中枢型病巣や大きさが3㎝を超える病巣に対して、新しい治療方法であるVMAT(回転型強度変調放射線治療)の技術を用いて病巣の形に応じた定位照射を行っています。
治療回数および照射線量は、50Gy/4回または65Gy/10回照射で実施していますので、治療期間は1~2週間となりますが、当科での過去の照射例(約30例)では95%以上の病巣が制御されており、治療を必要とする放射線による肺炎の発生例も1例のみであり、非常に有望な治療法と考えております。
肝臓に対する定位放射線治療は以下の疾患に対して保険適応となっています。
①原発性肝がん(直径が5cm以内、かつ他に転移のないもの)
②転移性肝がん(直径が5cm以内、かつ3個以内、かつ他に転移のないもの)
肝臓に対する定位放射線治療を実施する際には、毎回の照射中心の誤差が5mm以内となるような位置精度を実現する必要があります。
また、肝臓は非常に呼吸による移動が大きい臓器のため、照射時の誤差をできる限り減らすシステムを用いております。
肝臓に対するVMATは、定位放射線治療の適応とならないような腫瘍のサイズ、門脈腫瘍栓や静脈腫瘍栓等の著明な脈管浸潤を認めるような症例で、肝臓外に明らかな活動性病変が指摘されない状況の場合に用います。
肝臓のがんは、原発性肝がんと転移性肝がんに大別されます。特に原発性肝がんの治療手段は多岐に渡り、そのサイズや個数、病変の存在部位、元々の肝機能などによって最適な治療法が選択されます。v
代表的な治療手段としては手術(肝切除術)、ラジオ焼灼術(RFA)、血管塞栓術(TACE)などが挙げられます。
肝切除術は最も確実な治療手段ですが、身体的な侵襲も大きく、肝機能が低下している症例では不可能となることも多々あります。
RFAは病変のサイズや個数が限られた症例では侵襲性の面からも局所制御の面からも、最も有効な治療法のひとつです。
TACEは複数病変を一度に治療可能です。局所制御そのものは前述のものと比べるとやや見劣りしますが、繰り返し施行可能というメリットがあります。
従来、肝臓は放射線に対する感受性が比較的高い臓器と言われており、正常な肝臓に対する影響から肝臓がんに対する放射線治療は非常に限定的でした。
しかし、放射線治療技術の進歩とともに、病変部に対してより高線量をより正確に照射可能となるにつれ、重大な副作用を引き起こすことなく良好な治療成績が報告されるようになってきました。
当施設では2.5mm幅の非常に細かなMLCリーフを有するTrueBeamによる肝臓への高精度放射線治療を積極的に実施しています。
当院では、縦隔リンパ節への明らかな浸潤や複数領域に及ぶ病変を伴う局所進行肺癌(主にⅢ期)に対して、回転型IMRT(VMAT)を用いた放射線治療を行っています。
特に病変のサイズが大きい場合や周囲の重要臓器(食道、心臓、脊髄など)への近接が見られる症例においては、従来の照射では正常組織への影響が大きくなる可能性があるため、線量分布の調整に優れたIMRTが有効です。
IMRTを用いることで、腫瘍には十分な線量を集中させつつ、正常組織の被ばくを抑えることが可能となり、安全性と治療効果の両立が期待されます。
治療精度の確保のため、毎回の照射前にコーンビームCTで位置を確認・補正し、高精度な位置管理を行っています。
治療は主に総線量60Gy/30回前後で行われ、化学療法(抗がん剤治療)との併用(化学放射線療法)が選択されることも多くあります。
病状や全身状態によっては放射線単独での治療となる場合もあり、個別の症例ごとに治療法を検討しています。
当院では、体幹部定位放射線治療(SBRT)の適応とならない大きさの病変や、門脈腫瘍栓・静脈腫瘍栓などの著明な脈管浸潤を伴う症例に対して、肝外に明らかな活動性病変が認められない場合には、回転型IMRT(VMAT)による放射線治療を施行しています。
照射における位置精度の確保やその手法は、SBRTと同様の管理体制で実施しています。
治療前の肝機能や標的腫瘍の大きさ・位置によっては、放射線治療自体が困難となる場合や、照射線量を制限せざるを得ない症例も稀にありますが、基本的には総線量50Gy/20回または60Gy/30回の分割照射を行っています。
また、原発性肝癌では肝門部リンパ節への転移がみられることがあり、同部位のリンパ節腫大は疼痛や消化管通過障害の原因となる可能性があります。
しかし、このようなリンパ節病変はRFAや血管内治療では対応が難しいため、当院ではVMATによる放射線治療を施行し、良好な局所制御が得られています。
放射線治療の副作用は、宿酔症状と呼ばれる照射初期にあらわれる車酔いのような吐き気・ふらつき・頭痛などの症状を除くと、基本的には照射範囲内に生じます。
また、照射を行うと必ず副作用が生じるというわけではなく、照射部位、範囲、線量、放射線感受性などによって症状が異なり、個人差も大きいものです。
放射線治療の副作用には、治療中に発症し、照射終了後2~3週間のうちに回復もしくは軽快する早期の副作用と、治療後数ヵ月から数年経過して発症する晩期の副作用があります。
早期の副作用としては、全身のだるさ(倦怠感)、照射範囲の皮膚・粘膜に炎症などが挙げられます。
放射線治療期間の中盤から後半にかけて、症状が強まることが一般的です。
晩期の副作用は早期の副作用の延長ではなく、一度生じると回復しにくい特徴があります。
重篤な障害が生じる頻度を許容範囲内とするために、厳密に治療計画が行われます。
具体的な治療部位に応じて生じる可能性のある副作用と対策については、診察時に担当医ならびに看護師から詳しい説明をいたします。
日常生活は普段通りで大丈夫ですが、栄養、休息を十分にとっていただくことをお勧めします。
放射線治療のケアや日常生活の注意点は、治療部位によって細かく異なってきますので、治療部位、治療方針が決定後、詳細に御説明させていただきます。
がんという病にかかったとき、治療に専念して早く治したいという思いと同時に、治療中または治療終了後に生じてくる放射線治療による副作用や日常生活の不安、社会生活への復帰、家族のことなど、多くの心配事が一度に降りかかってきます。
私たちスタッフは、患者さんやご家族の方々に安心して放射線治療を継続して受けていただき、少しでも皆様のお役に立ちたいと考えております。
少しのことでも遠慮なさらず、お気軽にご相談ください。

患者さんが安心して治療できるように